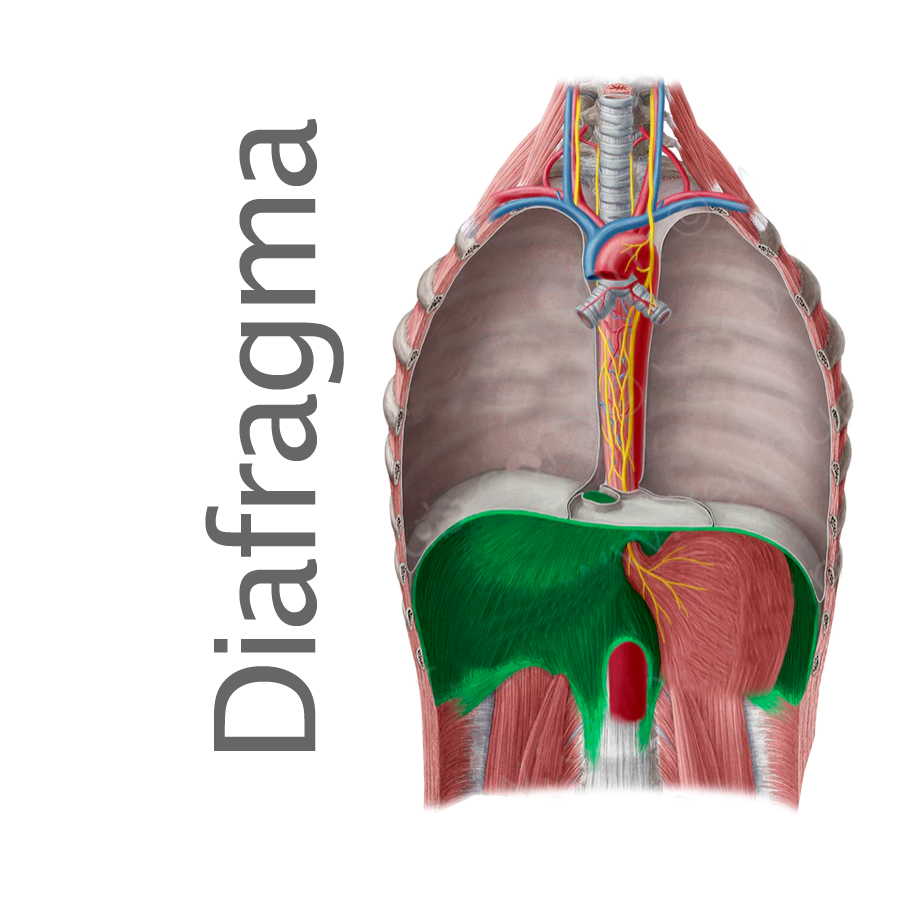
 El diafragma es un órgano vital para los mamíferos, ya que es el músculo primario para la respiración. La parálisis diafragmática es la pérdida de su poder muscular y puede surgir tanto de la debilidad del músculo en sí como del daño a su suministro nervioso. Dependiendo de la gravedad de la parálisis y si es unilateral o bilateral, los pacientes pueden tener manifestaciones clínicas variadas. Un paciente puede ser asintomático, mientras que otro puede depender del ventilador. El diafragma es una estructura musculo-fibrosa en forma de cúpula ubicada entre las cavidades torácica y abdominal. Constituye el piso del tórax y el techo del abdomen. La palabra “diafragma” se deriva de las palabras griegas “dia”, es decir, en el medio, y “phragma”, que significa valla. Aunque no es evidente una clara distinción anatómica, el diafragma funciona como dos unidades separadas (derecha e izquierda), cada una con diferentes suministros vasculares y nerviosos. La porción periférica del diafragma es muscular y está compuesta por tres grupos musculares distintos. El grupo esternal se origina en el proceso xifoides, el grupo costal se origina en la superficie interna de las seis costillas inferiores, y el grupo lumbar se origina en dos ligamentos crurales y arqueados que, a su vez, están unidos a la vértebra lumbar. La parte central está hecha de fuertes ligamentos tendinosos aponeuróticos sin ningún accesorio óseo. Tiene forma de C y tiene folíolos laterales derecho, medio e izquierdo. La inserción esternal anterior del diafragma se localiza más cranealmente en comparación con la unión lumbar posterior. Durante la inhalación, la parte muscular del diafragma se contrae haciéndola más plana y expande la cavidad torácica hacia afuera y hacia abajo. Esto crea una presión intratorácica negativa que conduce al movimiento pasivo de aire desde la atmósfera hacia el sistema respiratorio a lo largo del gradiente de presión. Cuando el diafragma se relaja, la cavidad torácica se contrae disminuyendo la presión subatmosférica y produciendo la salida pasiva del aire del sistema respiratorio durante la espiración. Aunque los músculos intercostales externos ayudan en la inspiración, el diafragma es el músculo primario de la respiración, y su debilidad puede impedir las funciones respiratorias. La parálisis en ambos lados del hemidiafragma causará insuficiencia respiratoria significativa, pero la paresia de un hemidiafragma puede ser asintomática debido a la función compensatoria de la otra mitad del diafragma y al reclutamiento de los músculos intercostales externos.
El diafragma es un órgano vital para los mamíferos, ya que es el músculo primario para la respiración. La parálisis diafragmática es la pérdida de su poder muscular y puede surgir tanto de la debilidad del músculo en sí como del daño a su suministro nervioso. Dependiendo de la gravedad de la parálisis y si es unilateral o bilateral, los pacientes pueden tener manifestaciones clínicas variadas. Un paciente puede ser asintomático, mientras que otro puede depender del ventilador. El diafragma es una estructura musculo-fibrosa en forma de cúpula ubicada entre las cavidades torácica y abdominal. Constituye el piso del tórax y el techo del abdomen. La palabra “diafragma” se deriva de las palabras griegas “dia”, es decir, en el medio, y “phragma”, que significa valla. Aunque no es evidente una clara distinción anatómica, el diafragma funciona como dos unidades separadas (derecha e izquierda), cada una con diferentes suministros vasculares y nerviosos. La porción periférica del diafragma es muscular y está compuesta por tres grupos musculares distintos. El grupo esternal se origina en el proceso xifoides, el grupo costal se origina en la superficie interna de las seis costillas inferiores, y el grupo lumbar se origina en dos ligamentos crurales y arqueados que, a su vez, están unidos a la vértebra lumbar. La parte central está hecha de fuertes ligamentos tendinosos aponeuróticos sin ningún accesorio óseo. Tiene forma de C y tiene folíolos laterales derecho, medio e izquierdo. La inserción esternal anterior del diafragma se localiza más cranealmente en comparación con la unión lumbar posterior. Durante la inhalación, la parte muscular del diafragma se contrae haciéndola más plana y expande la cavidad torácica hacia afuera y hacia abajo. Esto crea una presión intratorácica negativa que conduce al movimiento pasivo de aire desde la atmósfera hacia el sistema respiratorio a lo largo del gradiente de presión. Cuando el diafragma se relaja, la cavidad torácica se contrae disminuyendo la presión subatmosférica y produciendo la salida pasiva del aire del sistema respiratorio durante la espiración. Aunque los músculos intercostales externos ayudan en la inspiración, el diafragma es el músculo primario de la respiración, y su debilidad puede impedir las funciones respiratorias. La parálisis en ambos lados del hemidiafragma causará insuficiencia respiratoria significativa, pero la paresia de un hemidiafragma puede ser asintomática debido a la función compensatoria de la otra mitad del diafragma y al reclutamiento de los músculos intercostales externos.[homoios] [stásis]
viernes, 28 de septiembre de 2018
El atrapamiento del nervio en la region de cadera y la pelvis
 El dolor de cadera no artrítico es un área de interés creciente, particularmente en el campo de la medicina deportiva. El dolor regional de la cadera y la pelvis puede ser difícil de diagnosticar y tratar ya que los síntomas pueden originarse en estructuras óseas, capsulolabrales, musculotendinosas y / o neurovasculares. Se han definido claramente las patologías intraarticulares, tales como los desgarros del labrum y las pinzas femoroacetabulares, y las patologías extraarticulares, como las distensiones musculares y la pubalgia atlética. Sin embargo, los atrapamientos nerviosos en la región de la cadera y la pelvis son fuentes de síntomas extraarticulares que no se han descrito bien. El atrapamiento del nervio puede ocurrir alrededor de estructuras musculotendinosas, óseas y ligamentosas debido a la posibilidad de una mayor tensión y compresión en el nervio periférico en esos sitios. La secuela de un traumatismo localizado también puede provocar el atrapamiento del nervio si se previene el deslizamiento nervioso normal. Los mecanismos detrás de cómo el atrapamiento del nervio periférico afecta negativamente la función nerviosa es complejo y se cree que está relacionado con cambios locales en la permeabilidad vascular, deterioro del transporte axonal y la formación de edema.1-3 Las personas con atrapamiento nervioso comúnmente se quejan de tipo ardiente o lancinante dolor y / o parestesia en la distribución del nervio involucrado. Cabe señalar que la neuralgia, un término comúnmente utilizado, se refiere ampliamente al dolor en la distribución de un nervio. Los hallazgos de la exploración física variarán dependiendo de la función nerviosa y pueden incluir alteraciones en la sensibilidad, los reflejos y / o la función motora. El signo de Tinel puede ser positivo y recrear los síntomas cuando la ubicación del atrapamiento es superficial. La palpación puede revelar sensibilidad localizada en el área de atrapamiento y es probable que los movimientos provocativos que extienden el nervio afectado reproduzcan los síntomas. Las pruebas diagnósticas pueden incluir inyección anestésica, resonancia magnética, ultrasonografía, electromiografía y pruebas de velocidad de conducción nerviosa. La identificación de atrapamientos nerviosos en la región de la cadera y la pelvis puede ser difícil debido a la similitud en los síntomas y la posible coexistencia con otras afecciones musculoesqueléticas. En atletas, los atrapamientos nerviosos comunes en esta región incluyen los nervios cutáneos femorales ciático, pudendo, obturador, femoral y lateral.4 Para proporcionar un tratamiento integral a los individuos jóvenes y activos, los médicos deben conocer la ubicación potencial, la presentación clínica y opciones de tratamiento para personas con atrapamiento de nervios en la región de la cadera. El objetivo de este comentario clínico es revisar la anatomía, la etiología, la evaluación y las técnicas de tratamiento para los atrapamientos nerviosos de la región de la cadera y la pelvis.
El dolor de cadera no artrítico es un área de interés creciente, particularmente en el campo de la medicina deportiva. El dolor regional de la cadera y la pelvis puede ser difícil de diagnosticar y tratar ya que los síntomas pueden originarse en estructuras óseas, capsulolabrales, musculotendinosas y / o neurovasculares. Se han definido claramente las patologías intraarticulares, tales como los desgarros del labrum y las pinzas femoroacetabulares, y las patologías extraarticulares, como las distensiones musculares y la pubalgia atlética. Sin embargo, los atrapamientos nerviosos en la región de la cadera y la pelvis son fuentes de síntomas extraarticulares que no se han descrito bien. El atrapamiento del nervio puede ocurrir alrededor de estructuras musculotendinosas, óseas y ligamentosas debido a la posibilidad de una mayor tensión y compresión en el nervio periférico en esos sitios. La secuela de un traumatismo localizado también puede provocar el atrapamiento del nervio si se previene el deslizamiento nervioso normal. Los mecanismos detrás de cómo el atrapamiento del nervio periférico afecta negativamente la función nerviosa es complejo y se cree que está relacionado con cambios locales en la permeabilidad vascular, deterioro del transporte axonal y la formación de edema.1-3 Las personas con atrapamiento nervioso comúnmente se quejan de tipo ardiente o lancinante dolor y / o parestesia en la distribución del nervio involucrado. Cabe señalar que la neuralgia, un término comúnmente utilizado, se refiere ampliamente al dolor en la distribución de un nervio. Los hallazgos de la exploración física variarán dependiendo de la función nerviosa y pueden incluir alteraciones en la sensibilidad, los reflejos y / o la función motora. El signo de Tinel puede ser positivo y recrear los síntomas cuando la ubicación del atrapamiento es superficial. La palpación puede revelar sensibilidad localizada en el área de atrapamiento y es probable que los movimientos provocativos que extienden el nervio afectado reproduzcan los síntomas. Las pruebas diagnósticas pueden incluir inyección anestésica, resonancia magnética, ultrasonografía, electromiografía y pruebas de velocidad de conducción nerviosa. La identificación de atrapamientos nerviosos en la región de la cadera y la pelvis puede ser difícil debido a la similitud en los síntomas y la posible coexistencia con otras afecciones musculoesqueléticas. En atletas, los atrapamientos nerviosos comunes en esta región incluyen los nervios cutáneos femorales ciático, pudendo, obturador, femoral y lateral.4 Para proporcionar un tratamiento integral a los individuos jóvenes y activos, los médicos deben conocer la ubicación potencial, la presentación clínica y opciones de tratamiento para personas con atrapamiento de nervios en la región de la cadera. El objetivo de este comentario clínico es revisar la anatomía, la etiología, la evaluación y las técnicas de tratamiento para los atrapamientos nerviosos de la región de la cadera y la pelvis.¿Cómo afecta la gravedad a nuestros huesos? La presión sobre las articulaciones de la columna vertebral aumenta en las zonas donde hay una mayor gravedad
 Debido a que el planeta Tierra, de forma casi esférica y espacial en el que vivimos, no es una esfera perfecta en su redondez y su masa interior no se distribuye de manera uniforme, la fuerza de la gravedad es diferente en distintas partes del mundo.
Debido a que el planeta Tierra, de forma casi esférica y espacial en el que vivimos, no es una esfera perfecta en su redondez y su masa interior no se distribuye de manera uniforme, la fuerza de la gravedad es diferente en distintas partes del mundo.
Esto puede significar que la presión sobre las articulaciones de la columna vertebral y las extremidades es mayor en las zonas con una mayor gravedad. Por lo tanto, la incidencia de dolor de espalda y trastornos asociados puede ser mayor en estos lugares, además de la fortaleza y el mantenimiento de los órganos en general.
Al mismo tiempo, según la “Ley de Wolff”, el hueso debe hacerse más fuerte cuando está bajo carga: “Si un hueso normal es físicamente cargado en una nueva dirección, su estructura y forma pueden cambiar de acuerdo a su nueva función; si un hueso deforme es rectificado y su función normal es restaurada, toda la estructura del hueso retorna a su forma original”.
Estos postulados se sintetizan en la ley de Wolff, que finalmente afirma: “Cada cambio en la forma y la función del hueso o sólo de su función, es seguida por ciertos cambios definidos en su arquitectura interna e igualmente alteraciones secundarias definidas en su conformación externa de acuerdo con leyes matemáticas”.
Se puede especular que, en las zonas de mayor fuerza gravitacional, la densidad ósea puede ser aumentada. Sin embargo, debido a la mayor presión sobre el cartílago de las articulaciones y los discos intervertebrales, el desgaste (artritis degenerativa u osteoartritis) de estas estructuras puede ser aumentado. Todavía está por verse si la gravedad creciente afecta a las articulaciones. Sin embargo, tal vez esta es una de las razones por las que muchas personas comienzan a sufrir dolor o empeorar lesiones al viajar desde Inglaterra a diferentes partes de Asia.
En la distribución de la gravedad de la Tierra, el Reino Unido, como en otras zonas ovaladas del planeta, parece representar los más altos niveles de gravedad de este planeta. Si bien se puede explicar que la gravedad generalizada puede proporcionar problemas de espalda, cuello y articulaciones. En estos lugares específicos, además, creados por otros factores medioambientales, bioquímicos y emocionales entre otros.
Esto quiere decir, que en cada continente podemos acarrear diferentes efectos, los cuales nos afectan a todos especialmente en las articulaciones por este efecto gravitatorio, por el cual se sigue estudiando actualmente los factores de presión sobre sus articulaciones.
Artritis degenerativa
La osteoartritis, también conocida como artritis degenerativa o enfermedad degenerativa de las articulaciones, es un grupo de anomalías mecánicas en relación con la degradación de las articulaciones, cartílago articular y del hueso subcondral. Los síntomas pueden incluir dolor en las articulaciones, rigidez, bloqueo, y en ocasiones un derrame. Una variedad de causas hereditarias, de desarrollo, metabólicas, y mecánico. Puede iniciar procesos que conducen a la pérdida de cartílago. Cuando las superficies óseas se hacen menos protegidas por el cartílago, el hueso puede estar expuesto y dañado. Como resultado de la disminución del movimiento causado por el dolor, los músculos regionales pueden atrofiarse, y los ligamentos pueden ser más laxos.
Causas de la artritis degenerativa
Algunos investigadores creen que el estrés mecánico subyace excesivamente en todas las articulaciones con artrosis de muchas y variadas fuentes dando lugar a malformaciones de los huesos. Provocadas por causas congénitas o patógenas, lesiones mecánicas, exceso de peso, pérdida de fuerza en los músculos que apoyan a las articulaciones y el deterioro de los nervios periféricos. De los cuales, se debe añadir con importancia que nos lleve a movimientos bruscos o descoordinados en las juntas articulares al sobreesfuerzo, generando falta de optimismo y de libertad al movimiento de los bebes, las personas jóvenes, deportistas y adultos.
El ajuste de la columna vertebral y el ajuste articular con la medicina osteopática, son utilizados para describir su enfoque a la manipulación espinal, así como algunos osteópatas, que utilizan el ajuste a largo plazo. Los efectos de la manipulación de la columna se ha demostrado que incluyen: alivio temporal del dolor músculo esquelético, incremento del rango de movimiento de la articulación, cambios en la cinemática de la articulación facetaría, la tolerancia cuando aumenta el dolor y la fuerza muscular.
La medicina osteopática está centrada en la restauración de la función natural de la columna vertebral y las articulaciones en general. Además, la medicina osteopática apunta las áreas identificadas por los científicos como posibles causas de la artrosis. La atención osteopática es reducir la tensión mecánica sobre las articulaciones, causada por posibles “errores de alineación de los huesos, provocados por causas congénitas y/o patógenas”. La atención de la medicina osteopática mejora y libera la función de los nervios periféricos, y así evitar que las articulaciones presenten inestabilidad repentina o descoordinada por sobreesfuerzo.
La considerable contribución o peso que ejerce la palpación en la toma de decisiones clínicas en Osteopatía merece reflexionar sobre sus dimensiones y fiabilidad
 De forma muy específica en Osteopatía, pero en general en todos los abordajes manuales, damos un énfasis importante a la palpación. Este es un elemento esencial en nuestra práctica clínica sin el cual no se entiende ni se concibe lo que hacemos. La considerable contribución o peso que ejerce la palpación en la toma de decisiones clínicas en Osteopatía merece reflexionar sobre sus dimensiones, su fiabilidad, el papel que desempeña en el proceso de razonamiento clínico y el como se adquiere esta habilidad. Esta discusión nos llevará también a hablar de la diferencia entre el aprendiz y el experto y a reflexionar sobre si la capacidad palpatoria es “un don” o una capacidad que puede aprenderse.
De forma muy específica en Osteopatía, pero en general en todos los abordajes manuales, damos un énfasis importante a la palpación. Este es un elemento esencial en nuestra práctica clínica sin el cual no se entiende ni se concibe lo que hacemos. La considerable contribución o peso que ejerce la palpación en la toma de decisiones clínicas en Osteopatía merece reflexionar sobre sus dimensiones, su fiabilidad, el papel que desempeña en el proceso de razonamiento clínico y el como se adquiere esta habilidad. Esta discusión nos llevará también a hablar de la diferencia entre el aprendiz y el experto y a reflexionar sobre si la capacidad palpatoria es “un don” o una capacidad que puede aprenderse.
El proceso de razonamiento clínico en Osteopatía va perfeccionándose, ampliándose e integra cada vez más y diversos elementos. A la vez, podemos afirmar que el diagnóstico osteopático se basa en gran medida en percepciones, o como dice Esteves “Los clínicos diagnostican literalmente con sus sentidos”. Oímos la historia clínica, observamos la apariencia y el movimiento de los pacientes, palpamos sus estructuras anatómicas e incluso hay quien “huele” algunas patologías. Toda esta información, proveniente de todas estas fuentes, se mezcla y se procesa en el cerebro del osteópata conjuntamente con su conocimiento anatomo-fisiológico, sus modelos de tratamiento, su interpretación personal de los principios y filosofía osteopática y su experiencia clínica. Dada la naturaleza subjetiva de estas percepciones es imperativo ponderar su papel en el proceso de razonamiento clínico a la vez que calibrar la importancia de las mismas en función del estadio en el que nos encontremos en nuestro interminable proceso de aprendizaje. Esteves desarrolla su discurso partiendo de la visión del estudiante y nos lo presenta como un terapeuta “neutro” en el que “a priori” no hay influencias ni preferencias personales que influyan en el proceso de interpretación. Una especie de cerebro recién formateado listo para cargar datos. En el contexto que nos presenta el estudio, esta visión es aceptable si bien a nivel personal creo que las preferencias personales y las propias aptitudes juegan un papel muy determinante en este aprendizaje y en la posterior toma de decisiones (incluso en el estudiante).
Eso nos lleva a preguntarnos si uno se puede convertir en experto o esta cualidad es un “don” con el que se nace. Es otro debate en el que tampoco quiero entrar aunque es interesante darse cuenta de como el tiempo, el estudio y la reflexión cambia a uno la visión de las cosas. Volviendo a se promulga que los procesos adaptativos asociados con el desarrollo de la experiencia pueden tener efectos profundos en la naturaleza del procesamiento cerebral, en clara alusión a la neuroplasticidad. Los resultados de su investigación demostraron que el desarrollo de la experticia en el diagnóstico palpatorio está asociado a cambios en el estilo de procesamiento cognitivo. El diagnostico de alteraciones del tejido realizado por expertos están marcadamente influenciados por razonamientos no-analíticos (descendentes) como pueden ser el reconocimiento de patrones. Los estudiantes, por lo contrario, confían primariamente en el proceso sensorial ascendente proveniente de la visión y de las percepciones táctiles soportadas por un procesamiento analítico (razonamiento deductivo). Las creencias de que las estructuras corticales y subcorticales son inmutables después de la infancia han sido largamente cuestionadas a partir de la aparición de un numero creciente de estudios que investigan la neuroplasticidad basada en experiencias. Por lo tanto, la práctica clínica continuada y la exposición mantenida a inputs multisensoriales puede indudablemente cambiar el comportamiento humano expresado en forma de competencia clínica, mejorando el aprendizaje y el proceso de toma de decisiones.
Si centramos la atención en la palpación y aceptamos esta como una de las percepciones fundamentales en el proceso de razonamiento clínico en Osteopatía, bueno será saber como perfeccionar esta capacidad y (para los que sois educadores) como fomentarla en aquellos que se encuentran iniciando su proceso de aprendizaje. Esteves propone varias estrategias aunque primeramente establece una premisa fundamental:
Invito al lector a leer dos o tres veces esta frase la cuál, bajo mi opinión, debería ser más frecuentemente pronunciada en los estudios de Osteopatía. La palpación es una competencia clínica imprescindible para el osteópata y constituye muchas veces la base de sus deliberaciones, sin embargo, no podemos reducir todo el razonamiento a la información extraída de esta sin exponernos irremediablemente a errores diagnósticos. Dicho esto repasemos algunas de las estrategias que propone Esteves que, bajo mi parecer, son igualmente aplicables tanto al que se inicia como al que pretende mejorar sus capacidades.
Estrategias heurísticas (son reglas muy generales que consiguen transformar el problema en una situación más sencilla). Inicialmente se trata de fomentar los circuitos ascendentes sin perseguir una interpretación clínica posterior. Simplificar el proceso a través de fijar atención únicamente en las percepciones visuales y/o táctiles por si mismas, las cuales han de ser cuanto más variadas mejor. Poco a poco modificamos el sistema sensorial alargando los mapas de representación cortical. Conforme estamos habituados a la exploración de experiencias sensitivas unimodales, nos exponemos a experiencias multisensoriales (mismas percepciones en distintas posiciones del paciente, visión y tacto simultáneamente…etc). Empezamos entonces el proceso de interpretación clínica de las mismas. Es el momento de introducir las nociones de pensamiento probabilístico, los conceptos de sensibilidad y especificidad de algunos tests, la validez del concepto de disfunción somática así como su fiabilidad diagnóstica y la inferencia Bayesiana. El tutor, la persona que facilita este proceso, tiene un papel crucial en este estadio creando el entorno de aprendizaje óptimo para que el proceso se internalize e integre por parte del aprendiz. Otra estrategia útil es el pensamiento en tres dimensiones considerado esencial para desarrollar las capacidades palpatorias en favor de un procesamiento descendente íntimamente asociado a la imaginería mental. Sin embargo, en este punto debemos tener precaución de que el pensamiento descendente (el reconocimiento de patrones, el procesado de nuestra percepciones) no altere o deforme definitivamente la realidad de lo que percibimos. Este es el caso en el que buscamos percibir lo que comprendemos, y nos forzamos a sentir aquello que encaja con nuestros patrones disfuncionales aprendidos. En relación a los patrones, Esteves (citando a Parsons, Marcer y Willard) nos habla también de las “memorias táctiles” como esos patrones visuales y táctiles de función y disfunción que almacenamos en el córtex parietal posterior y el córtex inferotemporal. El córtex prefrontal, trabajando sinérgicamente con el córtex parietal y temporal son los responsables de la llamada “memoria de trabajo” de las experiencias táctiles. Resulta pues importante tener un buen equilibrio entre las estrategias de pensamiento analítico y no-analítico en la interpretación de nuestros hallazgos exploratorios. Los ejercicios de aprendizaje basado en problemas y aprendizaje basado en casos se postulan como la mejor estrategia pedagógica para conseguirlo.
Osteopatía: manos que curan
 Aunque en la actualidad la medicina natural mueve en todo el mundo miles de millones de euros y existen técnicas muy distintas, sólo algunas como la osteopatía y el masaje han demostrado efectos beneficiosos para la salud. La osteopatía tiene como objetivo relajar la tensión de músculos y ligamentos y restaurar la función de huesos y articulaciones con el fin de recuperar la capacidad autocurativa del organismo respetando siempre los principios generales de la medicina. Para los osteópatas, la columna vertebral es el centro de interés, por lo que los desequilibrios causados tanto por la postura bípeda como por los defectos adquiridos a la hora de sentarnos, coger pesos, etcétera, provocan reflejos anatómicos y compresión arterial, alterando el flujo sanguíneo y la transmisión nerviosa. La curación se realiza mediante métodos naturales de recolocación correcta de los huesos aplicando movimientos rítmicos similares al masaje y destinados a restablecer la circulación sanguínea. En la mayor parte de los afectados se tratan primero los tejidos blandos (para devolver la elasticidad muscular), tendones y ligamentos antes de proceder a la actuación osteopática. Múltiples aplicaciones Dolores cervicales, tortícolis, ciáticas, lumbalgias, pinzamientos vertebrales nerviosos, tendinitis, esguinces o contracturas musculares son algunos de los problemas que llevan a muchos enfermos a la consulta del osteópata. La osteopatía también está indicada como prevención para evitar posibles dolencias derivadas de la actividad deportiva así como de malas posturas en la actividad diaria. Además, se aplica en el tratamiento de dolencias orgánicas como trastornos digestivos, asma, alergias, cefaleas, dolores menstruales y para aliviar las cicatrizaciones después de una intervención quirúrgica. Está prohibida en el tratamiento de enfermedades propias de los huesos o articulaciones como osteoporosis, cáncer de huesos o artritis y en casos de graves trastornos de la circulación sanguínea. Una de sus variantes es la terapia sacrocraneal consistente en la manipulación de los huesos del sacro y del cráneo mediante contactos tan suaves que apenas son perceptibles. Al igual que la osteopatía es un tratamiento relajante e indoloro que estimula la recuperación corporal descargando la tensión, reforzando el sistema inmunológico y restableciendo el equilibrio hormonal. Está indicada para aliviar el estrés, los dolores cervicales y de espalda. En cuanto a la quiropraxia, una práctica centrada en el equilibrio de la columna vertebral, al ser la médula espinal la conexión por la que los nervios se distribuyen por todo el cuerpo, consiste en manipular las articulaciones para reajustar los huesos evitando tener que recurrir a la medicación o la cirugía. Está indicada para aliviar dolores lumbares, musculoesqueléticos, luxaciones y ciáticas, no debiendo emplearse nunca para tratar fracturas ni enfermedades óseas. Según el Grupo Español para la Investigación y el Tratamiento del Cáncer de Mama cada año se diagnostican 15.000 nuevos casos, cifra similar a la de países mediterráneos, e inferior a la existente en los del norte de Europa, Inglaterra y EEUU. En Japón, por su alimentación, y en los países subdesarrollados, por sufrir problemas de salud mucho más graves, la incidencia es muy baja. Además, los especialistas han destacado que la resonancia magnética es mucho más sensible y rentable que la mamografía, ecografía y exploración médica para detectar tumores ocultos
Aunque en la actualidad la medicina natural mueve en todo el mundo miles de millones de euros y existen técnicas muy distintas, sólo algunas como la osteopatía y el masaje han demostrado efectos beneficiosos para la salud. La osteopatía tiene como objetivo relajar la tensión de músculos y ligamentos y restaurar la función de huesos y articulaciones con el fin de recuperar la capacidad autocurativa del organismo respetando siempre los principios generales de la medicina. Para los osteópatas, la columna vertebral es el centro de interés, por lo que los desequilibrios causados tanto por la postura bípeda como por los defectos adquiridos a la hora de sentarnos, coger pesos, etcétera, provocan reflejos anatómicos y compresión arterial, alterando el flujo sanguíneo y la transmisión nerviosa. La curación se realiza mediante métodos naturales de recolocación correcta de los huesos aplicando movimientos rítmicos similares al masaje y destinados a restablecer la circulación sanguínea. En la mayor parte de los afectados se tratan primero los tejidos blandos (para devolver la elasticidad muscular), tendones y ligamentos antes de proceder a la actuación osteopática. Múltiples aplicaciones Dolores cervicales, tortícolis, ciáticas, lumbalgias, pinzamientos vertebrales nerviosos, tendinitis, esguinces o contracturas musculares son algunos de los problemas que llevan a muchos enfermos a la consulta del osteópata. La osteopatía también está indicada como prevención para evitar posibles dolencias derivadas de la actividad deportiva así como de malas posturas en la actividad diaria. Además, se aplica en el tratamiento de dolencias orgánicas como trastornos digestivos, asma, alergias, cefaleas, dolores menstruales y para aliviar las cicatrizaciones después de una intervención quirúrgica. Está prohibida en el tratamiento de enfermedades propias de los huesos o articulaciones como osteoporosis, cáncer de huesos o artritis y en casos de graves trastornos de la circulación sanguínea. Una de sus variantes es la terapia sacrocraneal consistente en la manipulación de los huesos del sacro y del cráneo mediante contactos tan suaves que apenas son perceptibles. Al igual que la osteopatía es un tratamiento relajante e indoloro que estimula la recuperación corporal descargando la tensión, reforzando el sistema inmunológico y restableciendo el equilibrio hormonal. Está indicada para aliviar el estrés, los dolores cervicales y de espalda. En cuanto a la quiropraxia, una práctica centrada en el equilibrio de la columna vertebral, al ser la médula espinal la conexión por la que los nervios se distribuyen por todo el cuerpo, consiste en manipular las articulaciones para reajustar los huesos evitando tener que recurrir a la medicación o la cirugía. Está indicada para aliviar dolores lumbares, musculoesqueléticos, luxaciones y ciáticas, no debiendo emplearse nunca para tratar fracturas ni enfermedades óseas. Según el Grupo Español para la Investigación y el Tratamiento del Cáncer de Mama cada año se diagnostican 15.000 nuevos casos, cifra similar a la de países mediterráneos, e inferior a la existente en los del norte de Europa, Inglaterra y EEUU. En Japón, por su alimentación, y en los países subdesarrollados, por sufrir problemas de salud mucho más graves, la incidencia es muy baja. Además, los especialistas han destacado que la resonancia magnética es mucho más sensible y rentable que la mamografía, ecografía y exploración médica para detectar tumores ocultosDescubre los los tres grandes papeles del Sistema Linfatico
 El sistema Linfático juega un papel importante en el organismo en los cuales se destacan:
El sistema Linfático juega un papel importante en el organismo en los cuales se destacan:- Transporte de los deshechos del metabolismo celular, que es un trabajo de drenaje muy
importante a nivel del líquido intersticial. - Transporte de elementos de la digestión, que pasan a través de la mucosa del intestino,
pero que no pueden pasar al sistema venoso y van a ser vehiculados por el sistema linfático. - Función inmunitaria, es decir el transporte y la fijación de un número de células inmunitarias, para enfrentarlas a las agresiones, sobre todo en los ganglios linfáticos.
Tradicionalmente representamos a los ganglios linfáticos con una serie de vasos aferentes, que llevan la linfa, y uno eferente por el que sale. En el interior de este ganglio linfático hay dos tipos de circulación. Una directa y otra más sinuosa. Cada vez que la linfa lleva elementos que pueden ser agresivos para el organismo, el flujo linfático es derivado hacia el circuito de circulación lenta, donde hay presencia de elementos inmunitarios como son los linfocitos T y B, y que van a detectar y tratar de eliminar a los agentes agresores. Va a haber un éxtasis en el interior del ganglio, lo que va a producir un aumento del mismo, y un ganglio que habitualmente no es palpable ni sensible, debido a este fenómeno de defensa inmunitaria en su interior y a la ralentización de la circulación, se transforma en un ganglio inflamado, lo que llamamos una adenopatía. La circulación linfática es extremadamente importante para asegurar estos diferentes papeles. Es una circulación muy lenta, oscilando a la hora entre un mínimo de 120 ml hasta un máximo de 3 l. Es decir que es una circulación muy débil si la comparamos con la sanguínea. No tienen una pulsación como es el caso de las arterias, y además es muy sensible al frío. Solo se estimulan por la actividad física. Estando siempre pegados a las arterias para poder beneficiarse de su latido gracias a que tienen válvulas antirretorno como las venas.
Test de Flexión y Extensión
 A partir de síntomas clínicos presentados por un enfermo, o a partir de su propio razonamiento, el terapeuta verificará la movilidad lumbar. Estos test se llaman test de flexión y de extensión, es decir que vamos a poner en movimiento una vértebra y ver su comportamiento en la flexión y en la extensión. Es la palpación precisa lo que va a dar una eventual anomalía de la posición vertebral.
A partir de síntomas clínicos presentados por un enfermo, o a partir de su propio razonamiento, el terapeuta verificará la movilidad lumbar. Estos test se llaman test de flexión y de extensión, es decir que vamos a poner en movimiento una vértebra y ver su comportamiento en la flexión y en la extensión. Es la palpación precisa lo que va a dar una eventual anomalía de la posición vertebral.Palpación
El terapeuta deberá fijarse cuidadosamente en:
en alineamiento de las apófisis espinosas.
La posición de las apófisis transversas sabiendo que no siempre es fácil localizar las
transversas de L3 y L5 debido a sus particularidades anatómicas.
los espacios inter-espinosos supra y subyacentes.
Estas tres referencias palpatoria deben orientar de manera precisa al terapeuta sobre la eventual anomalía de posicionamiento.
El test propiamente dicho:
El test propiamente dicho:
a partir de esta anomalía posicional encontrada mediante palpación, será necesario poner en movimiento esta vértebra y ver su comportamiento,
el enfermo está en decúbito ventral.
El terapeuta pedirá una inspiración profunda, que tendrá como efecto reducir la lordosis lumbar, lo que corresponderá a una flexión. A la inversa, sobre la espiración, habrá un aumento de esta lordosis, y en consecuencia una extensión vertebral.
el enfermo está en decúbito ventral.
El terapeuta pedirá una inspiración profunda, que tendrá como efecto reducir la lordosis lumbar, lo que corresponderá a una flexión. A la inversa, sobre la espiración, habrá un aumento de esta lordosis, y en consecuencia una extensión vertebral.
La palpación nos muestra una espinosa (L3 por ejemplo), desviada lateralmente a la derecha. Sabemos ya que hay una rotación izquierda.
Tres posibilidades:
1- Si la espinosa se realinea en la inspiración (flexión) y se sale del eje todavía más en la espiración, tenemos una vértebra en anterior unilateral o flexión unilateral, en la cual la fijación articular está a la derecha. Es una disfunción en anterioridad derecha, o una disfunción en anterior unilateral o flexión unilateral de L3, es lo mismo.
2- Si la espinosa se realinea en la espiración (extensión) y se sale del eje todavía más en la inspiración, tenemos una vértebra en posterior unilateral o extensión unilateral en la cual la fijación articular está a la izquierda. Es una disfunción en posterioridad izquierda, o una disfunción en posterior unilateral o extensión unilateral izquierda L3, que es lo mismo.
3- Si la espinosa permanece desviada a la derecha, tanto en la inspiración como en la espiración, dos posibilidades:
bien se trata de una disfunción de grupo en NSdRi,
bien se trata de una disfunción en anterioridad derecha o posterioridad izquierda, en la cual la vértebra no tiene ya ninguna posibilidad de movimiento
Tres posibilidades:
1- Si la espinosa se realinea en la inspiración (flexión) y se sale del eje todavía más en la espiración, tenemos una vértebra en anterior unilateral o flexión unilateral, en la cual la fijación articular está a la derecha. Es una disfunción en anterioridad derecha, o una disfunción en anterior unilateral o flexión unilateral de L3, es lo mismo.
2- Si la espinosa se realinea en la espiración (extensión) y se sale del eje todavía más en la inspiración, tenemos una vértebra en posterior unilateral o extensión unilateral en la cual la fijación articular está a la izquierda. Es una disfunción en posterioridad izquierda, o una disfunción en posterior unilateral o extensión unilateral izquierda L3, que es lo mismo.
3- Si la espinosa permanece desviada a la derecha, tanto en la inspiración como en la espiración, dos posibilidades:
bien se trata de una disfunción de grupo en NSdRi,
bien se trata de una disfunción en anterioridad derecha o posterioridad izquierda, en la cual la vértebra no tiene ya ninguna posibilidad de movimiento
También podremos testar las transversas de cada vértebra utilizando la respiración y
evaluando la posterioridad o anterioridad en cada movimiento respiratorio calculando si
aparece en posterior unilateral o extensión unilateral o anterior unilateral o flexión unilateral, o mixta.
evaluando la posterioridad o anterioridad en cada movimiento respiratorio calculando si
aparece en posterior unilateral o extensión unilateral o anterior unilateral o flexión unilateral, o mixta.
Suscribirse a:
Entradas (Atom)
Diafragma
El diafragma es un órgano vital para los mamíferos, ya que es el músculo primario para la respiración. La parálisis diafragmática es la ...

-
Ya a principios del siglo, LITTLEJOHN intentaba adaptar al paciente a su medio, Jhon MENNEL, médico de los Ángeles a quien debemos l...
-
Se le considera como una vértebra cervical atípica, anatómicamente hablando su cuerpo está marcado por la presencia: en su f...
-
L3 no tiene ninguna relación con los triángulos de sostén y de presión. Ésta atravesada por la línea central de gravedad. Es ...